آسیب به جمجمه در کودکان
علائم، تشخیص و درمان آسیب جمجمه در کودکان از دیدگاه جراح فک و صورت
آسیب جمجمه در کودکان چیست؟
«آسیب جمجمه» به هر ضربه یا نیرویی گفته میشود که به استخوانهای جمجمه یا بافتهای اطراف آن وارد میشود و میتواند از یک ضربهٔ خفیف (مثلاً در زمین بازی) تا شکستگیهای پیچیدهٔ جمجمه همراه با آسیب مغزی متغیر باشد. بخشی از این آسیبها با «آسیب تروماتیک مغزی» (TBI) همپوشانی دارد؛ بهویژه در خُردسالان و نوجوانان که از نظر آناتومیک و رشدی آسیبپذیرترند. راهنماهای معتبر تأکید میکنند که در آسیبهای خفیف، تصویربرداری روتین توصیه نمیشود و باید از قواعد تصمیمگیری بالینی استفاده کرد؛ مگر زمانی که علائم خطر وجود دارد.
برآوردهای بهروز نشان میدهد که ضربهٔ مغزی و آسیبهای مرتبط در کودکان بسیار شایعاند و با افزایش سن شیوع بیشتری پیدا میکنند؛ بنابراین آگاهی والدین و مراقبان دربارهٔ علائم خطر و زمان مراجعهٔ فوری به اورژانس ضروری است.
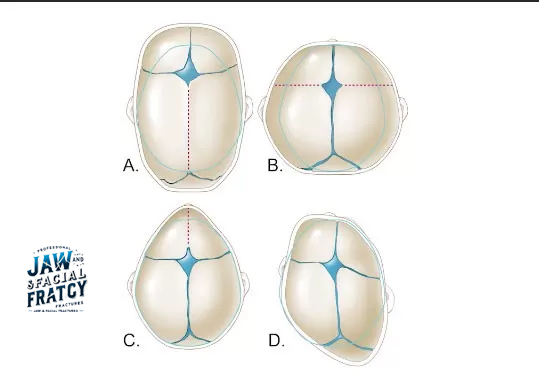
چرا کودکان در برابر آسیب جمجمه آسیبپذیرترند؟
-
نسبت بزرگتر سر به بدن در سالهای اولیه زندگی باعث انتقال انرژی بیشتر به جمجمه در سقوطها میشود.
-
جمجمهٔ نازکتر و در حال رشد است و صفحات رشد (سوتورها) هنوز کامل نشدهاند.
-
علائم غیر اختصاصی (مثل خوابآلودگی یا بیقراری) ممکن است تشخیص را دشوار کند و نیازمند ارزیابی دقیق بالینی و مشاهده باشد.
-
خطر بدرفتاری (Non-Accidental Injury) در برخی خردسالان باید همیشه مدنظر تیم درمان باشد. دستورالعملهای معتبر، در صورت شک به آسیب غیرتصادفی، تصویربرداری فوری را توصیه میکنند.
علائم هشدار که نیاز به ارزیابی فوری پزشکی دارند
اگر کودک شما ضربهٔ سر خورده و هر کدام از موارد زیر را دیدید، بدون تأخیر به اورژانس مراجعه کنید:
-
از دست دادن هوشیاری (حتی کوتاه) یا تشنج پس از ضربه
-
خوابآلودگی غیرمعمول، گیجی، تغییر رفتار واضح، سردرد شدید یا بدترشونده
-
استفراغهای مکرر (≥۳ بار)
-
زخم نافذ، خونریزی فعال، تورم موضعی شدید یا فرورفتگی استخوان
-
ترشح مایع شفاف از گوش یا بینی، کبودی دور چشمها یا پشت گوش (علائم احتمالی شکستگی قاعدهٔ جمجمه)
-
کاهش امتیاز گلاسگو (GCS) یا نمرهٔ کمتر از ۱۵ در دو ساعت پس از ضربه
-
نوزاد با فونتانل برجسته یا لمس «نردبانی/فنری» روی جمجمه
-
کودکانی که اختلالات انعقادی دارند یا داروهای ضدانعقاد/ضدتجمع پلاکتی مصرف میکنند
ارزیابی و تشخیص: چه زمانی نیاز به سیتیاسکن است؟
پزشک ابتدا شرححال دقیق، معاینهٔ عصبی–جمجمهای، بررسی مکانیزم آسیب، و ارزیابی علائم همراه را انجام میدهد. در کودکان با آسیب خفیف، تصویربرداری روتین توصیه نمیشود؛ تصمیم برای CT باید بر اساس فاکتورهای خطر و قواعد تصمیمگیری معتبر باشد. معیارهای شناختهشدهٔ راهنمای NICE برای انجام CT فوری در کودکان شامل مواردی مثل: شک به آسیب غیرتصادفی، تشنج پس از ضربه، GCS پایینتر از حد طبیعی برای سن، استفراغهای مکرر، یا شک بالینی به شکستگی فرورفته/باز است.
نقش جراح فک و صورت در آسیبهای جمجمه و صورت کودکان
جراح فک و صورت (Oral & Maxillofacial Surgeon/OMS) متخصص مدیریت آسیبهای استخوانی و بافت نرم ناحیهٔ فک، صورت و جمجمه است و در تیم ترومای بیمارستانی با متخصصان مغز و اعصاب، جراحی مغز، چشمپزشکی، گوشحلقوبینی، کودکان و بیهوشی همکاری نزدیک دارد. وظایف کلیدی OMS در کودکان عبارتاند از:
-
ارزیابی ساختاری: بررسی ناهنجاریهای شکل جمجمه، شکستگیهای فرورفته، شکستگیهای استخوانهای گونه، پیشانی، بینی و فکها، و آسیبهای بافت نرم (پارگیها، اتلاف بافت).
-
تصمیمگیری دربارهٔ تثبیت و ترمیم: آیا نیاز به جااندازی بسته/باز، فیکسیشن داخلی، بخیهٔ لایهلایهٔ بافت نرم، یا تخلیهٔ هماتوم وجود دارد؟
-
حفظ عملکرد و رشد: در کودکان، تصمیمات جراحی باید صفحات رشد و آیندهٔ رشدی–زیبایی صورت را در نظر بگیرد؛ لذا تکنیکهای کمتهاجمی و فیکساسیونهای قابلبرداشت یا قابلجذب ارجحاند.
-
پایش عوارض دیررس: ناهنجاریهای رشد، عدم تقارن، اختلال بایت و مشکلات سینوسی/دید ممکن است ماهها تا سالها بعد آشکار شوند و نیاز به پیگیری منظم دارند.
راهنماهای انجمن جراحان فک و صورت نیز بر ارزیابی مرحلهای بیمار، تعیین اهداف جراحی و سنجش ریسکها تأکید دارند؛ این چارچوب در کودکان اهمیت ویژهای دارد. AAOMS
انواع شایع آسیبهای جمجمه و مسیر درمان
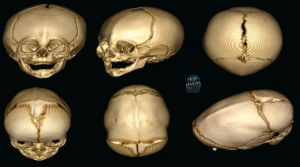
۱) شکستگی فرورفتهٔ جمجمه (Depressed Skull Fracture)
-
نشانهها: فرورفتگی قابل لمس/مشاهده، درد موضعی، خونریزی یا هماتوم.
-
خطرها: آسیب به مننژ یا پارانشیم مغز، آلودگی زخم در موارد باز.
-
درمان توسط OMS: در موارد فرورفتگی قابلتوجه یا زخم باز، جااندازی و بلند کردن قطعات استخوانی و شستوشوی وسیع انجام میشود؛ ممکن است از پلیتها و پیچهای تیتانیومی یا فیکساسیون قابلجذب استفاده شود. تصمیمگیری با هماهنگی نوروسرجن، بر اساس درگیری اینترنا و وضعیت عصبی است.
۲) شکستگی استخوانهای صورت همزمان با ضربهٔ جمجمه
-
نشانهها: بدشکلی چهره، عدم تقارن، اختلال بایت، محدودیت باز شدن دهان، خونریزی بینی/گوش.
-
درمان توسط OMS: از جااندازی بسته تا اوپن ریداکشن و فیکساسیون داخلی (ORIF)؛ در کودکان کوچک، برای حفاظت از رشد، از مینیپلیتهای ظریف یا سیستمهای قابلجذب استفاده میشود. بازسازی بافت نرم با بخیهٔ لایهای دقیق و حفظ خطوط طبیعی پوستی/مویی انجام میشود.
۳) آسیبهای بافت نرم سر و صورت
-
نشانهها: پارگیهای عمیق، آلودگی، اتلاف بافت، درگیری مجاری اشکی/مجاری غدد بزاقی یا اعصاب محیطی.
-
درمان توسط OMS: تمیزکاری دقیق (دبریدمان) و بخیهٔ میکروسکوپیک در صورت درگیری اعصاب یا مجاری؛ آتلگذاری و پانسمان فشاری برای کاهش هماتوم. در صورت قطع اعصاب صورت، ترمیم اولیه یا پیوند عصبی در نظر گرفته میشود.
۴) کانکاشن/آسیب خفیف مغزی همراه با ضربهٔ جمجمه
-
مدیریت: استراحت نسبی، بازگشت تدریجی به مدرسه و ورزش، پایش علائم ماندگار (سردرد، حساسیت به نور/صدا، مشکلات تمرکز). تصویربرداری فقط در حضور علائم خطر. OMS در این موارد معمولاً نقش همکار در ارزیابی ساختارهای صورت و مسیرهای هوایی دارد و در صورت نبود آسیبهای استخوانی/بافت نرم، مداخلهٔ جراحی لازم نیست.
روند درمان توسط جراح فک و صورت: گامبهگام
-
ارزیابی اولیهٔ ترومایی (Primary Survey): تثبیت راه هوایی، کنترل خونریزی، معاینهٔ سریع نورولوژیک و جمجمه–صورت. در کودکان، راه هوایی کوچکتر و تورم سریعتر رخ میدهد؛ لذا حفظ راه هوایی اولویت دارد.
-
تصویربرداری هدفمند: در صورت وجود علائم خطر، CT جمجمه/صورت برای تشخیص شکستگیهای فرورفته، شکستگی قاعدهٔ جمجمه، خونریزیهای داخل جمجمهای، و آسیبهای صورت درخواست میشود. در آسیبهای خفیف بدون علائم هشدار، از CT غیرضروری پرهیز میشود.
-
برنامهریزی جراحی: تعیین زمانبندی (فوری vs تأخیری کوتاه)، انتخاب روش فیکساسیون (تیتانیومی یا قابلجذب)، مسیر برشهای پوستی با درنظرگرفتن زیبایی درازمدت و صفحات رشد.
-
جراحی:
-
جااندازی و فیکساسیون شکستگیها با حداقل تروما به بافتها.
-
ترمیم بافت نرم بهصورت لایهلایه (پوست، زیرپوست، عضله، مخاط) با نخهای مناسب اطفال.
-
پایش خونریزی و فشار داخل جمجمه در همکاری با نوروسرجری در موارد درگیری مغزی.
-
-
مراقبتهای پس از عمل: کنترل درد، آنتیبیوتیک در زخمهای آلوده/باز، آموزش مراقبت از زخم و تغذیهٔ نرم در شکستگیهای فک، و پیگیریهای دورهای برای ارزیابی رشد صورت و عملکرد.
مراقبت در منزل و علائمی که باید دوباره و فوراً ویزیت شوند
پس از ترخیص، والدین باید طی ۴۸–۷۲ ساعت اول کودک را از نظر علائمی مانند سردرد بدترشونده، استفراغهای جدید، خوابآلودگی غیرعادی، تشنج، دوبینی، ضعف اندام یا ترشح مایع از گوش/بینی بهدقت پایش کنند. بروز هرکدام از این علائم، نیازمند ارزیابی فوری است. در کانکاشن، بازگشت به فعالیت باید مرحلهای باشد و با توصیهٔ تیم درمان انجام شود.
پیشگیری: از زمین بازی تا ورزشهای رقابتی
-
کودک را در خودرو حتماً با صندلی ایمن/کمربند مناسب سن و وزن بنشانید.
-
کلاه ایمنی استاندارد در دوچرخهسواری، اسکیت، اسکوتر، اسکی و ورزشهای تماسی.
-
ایمنسازی خانه و مهدکودک: نصب گارد پله، فرشهای ضدلغزش، جمع کردن کابلها و لبههای تیز.
-
محافظهای دندانی (Mouthguard) در ورزشهای تماسی برای کاهش آسیبهای دندانی–فکی و نرمنمودن شدت ضربهٔ صورت.
پرسشهای پرتکرار (FAQ) درباره آسیب جمجمه در کودکان
آیا هر ضربهٔ سر نیاز به سیتیاسکن دارد؟
خیر. در اکثر آسیبهای خفیف کودکان، اگر علائم خطر وجود نداشته باشد، نیازی به CT نیست و مشاهده و پیگیری کفایت میکند. تصمیم نهایی بر پایهٔ معاینه و دستورالعملهای معتبر است.
نقش جراح فک و صورت در مقایسه با جراحی مغز و اعصاب چیست؟
جراح فک و صورت به استخوانها و بافتهای نرم صورت/جمجمه میپردازد و در صورت درگیری پارانشیم مغز یا خونریزی داخل جمجمه، مدیریت با نوروسرجری هماهنگ میشود. بسیاری از کودکان به مداخلهٔ ترکیبی تیمی نیاز دارند.
آیا پلیتها و پیچها در کودکان ماندگارند؟
بسته به سن و محل شکستگی، ممکن است از سیستمهای قابلجذب استفاده شود تا کمترین اثر را بر رشد داشته باشند. تصمیمگیری شخصیسازی میشود.
بعد از آسیب خفیف چه زمانی میتوان به ورزش برگشت؟
بازگشت باید مرحلهای باشد؛ ابتدا فعالیتهای شناختی سبک، سپس فعالیت بدنی آرام و بعد ورزش کامل؛ در صورت بازگشت علائم، یک مرحله عقبگرد لازم است.
جمعبندی درباره آسیب جمجمه در کودکان
-
بسیاری از ضربههای سر در کودکان خفیفاند و با آموزش خانواده و پایش علائم بهخوبی مدیریت میشوند.
-
در حضور علائم خطر، باید CT و ارزیابی فوری انجام شود.
-
جراح فک و صورت در مدیریت شکستگیهای جمجمه و صورت، ترمیم بافت نرم و برنامهریزی درمانی سازگار با رشد نقش کلیدی دارد.
-
پیشگیری با کلاه ایمنی، صندلی ایمنی خودرو و محافظهای دندانی، ساده ولی حیاتی است.
اگر کودک شما اخیراً ضربهٔ سر داشته است، ارزیابی حضوری توسط تیم درمان را بههیچوجه به تعویق نیندازید.